Le diabète : trois types, une maladie qui change une vie

Le 14 novembre, c’est la journée internationale du diabète. Pour certains, cette maladie les touche directement; pour d’autres, c’est un membre de leur famille qui est concerné. Le diabète est une maladie très fréquente mais peu connue. Pourtant, elle est d’une grande importance et savoir comment éviter un tel changement est primordial. Le diabète compte trois types : le type 1, qui se développe chez l’enfant et l’adolescent, le type 2, qui apparaît chez l’adulte et le type 3, aussi appelé diabète de grossesse.

Le type 1
Le type 1, aussi appelé diabète insulinodépendant, est incurable, il dure toute la vie de celui qui est touché. Il est dû à une réaction auto-immune du corps, qui supprime les cellules bêta du pancréas. Ces cellules produisent l’insuline, une hormone qui transforme les glucides ingérés en énergie et les intègre aux cellules du corps. Sans cette hormone, le sucre demeure dans le sang, empêchant l’approvisionnement en énergie aux cellules et créant des cétones, des résidus dans le sang. Le corps tente alors d’éradiquer les cétones et le surplus de glucose dans le sang par lui-même. On a alors très soif régulièrement et donc par conséquent, un fréquent besoin d’uriner. Si le corps manque d’insuline trop longtemps, il peut aussi provoquer des étourdissements, des crampes musculaires et une vue brouillée, en plus d’une éternelle fatigue. Il faut rapidement en prendre compte, car si le taux de sucre dans le sang est trop haut, le ou la diabétique peut tomber dans un coma.
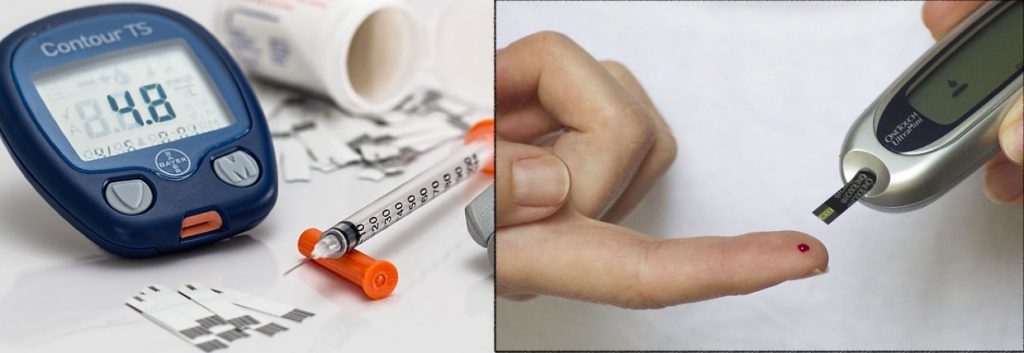
Le taux de glycémie (taux de sucre dans le sang) doit être vérifié tous les jours pour les diabétiques. Le taux des non-diabétiques se situe normalement entre 4 et 6 avant un repas, et entre 6 et 8 après un repas. Dans leur cas, c’est le pancréas qui assure la production et la régulation d’insuline dans le corps. Si le taux est plus bas que 4 avant un repas, il s’agit d’une hypoglycémie. On doit alors prendre une dose de sucre rapide, soit du sucre granulé, du jus ou du Dex 4. Dans le cas où la glycémie est vraiment trop basse, le diabétique peut perdre connaissance. Au contraire, si le taux se situe au-dessus de 15 avant un repas, il s’agit d’hyperglycémie. Comme le pancréas n’assume plus la production d’insuline, il est nécessaire pour les diabétiques de s’injecter cette hormone. Il en existe plusieurs types : celle à action rapide, celle à action intermédiaire et celle à action lente. Il faut bien sûr calculer le nombre d’unités que l’on injecte pour éviter une hypoglycémie ou une hyperglycémie. 100 unités sont équivalents à un millilitre. Il faut également calculer les glucides que l’on absorbe quand on mange. Les aliments faibles en glucides sont la viande, les légumes et les noix, tandis que les plus riches en sucre sont les féculents (pains, pommes de terre, maïs, etc.), les fruits, les aliments frits et les desserts, évidemment. L’injection d’insuline est sous-cutanée (sous la peau), contrairement aux vaccins qui sont intra-musculaires (dans les muscles). Les deux ne sont donc pas comparables.
Le taux de glycémie se mesure avec un glucomètre. On utilise un auto-piqueur muni d’une lancette, une petite aiguille, qui transperce la peau très rapidement. Ainsi, en appuyant, le doigt saigne un peu et on plonge l’extrémité d’une bandelette de glycémie dans cette goutte de sang. Le glucomètre analyse le sang, puis affiche le taux.
Au début du diabète juvénile, une période surnommée « la lune de miel » se produit. Durant cette période, qui dure entre deux semaines et un an, le pancréas produit encore de l’insuline, mais pas assez pour fournir une dose quotidienne suffisante d’insuline. Il est donc encore nécessaire de s’injecter, mais le corps a besoin de moins d’unités d’insuline. Hélas, ce temps ne dure pas et bientôt, l’organe cesse complètement ou presque de produire l’hormone.
Le type 2
Le type 2 s’accompagne souvent d’un surplus de poids chez l’adulte concerné. De plus, il peut généralement être éradiqué si le diabétique contrôle son alimentation dans le but de réduire la consommation excessive de glucides. Il n’est pas nécessaire pour les diabétiques de type 2 de s’injecter de l’insuline, contrairement aux deux autres types. Cependant, il a la particularité d’être héréditaire. Il est donc causé par gènes et par une résistance à l’insuline, ainsi qu’à un épuisement du pancréas.
Le type 3
Le type 3 nécessite, comme le type 1, des injections d’insuline. La grossesse dérègle le système corporel et cause ce type de diabète. Heureusement, une fois la grossesse terminée, il disparaît, mais la femme atteinte est à plus haut risque du diabète de type 2.
Le diabète change une vie. Naturellement, il a des répercussions négatives mais également d’autres positives. Ce changement oblige à améliorer son alimentation, même si elle est déjà très bonne. Malgré les injections, le calcul des glucides et tous les petits accrocs auxquels on peut faire face, des points positifs apparaissent également. Comme dit plus haut, une amélioration de l’alimentation s’en suit, ainsi qu’une prise en compte plus grande des valeurs nutritives des aliments. On craint moins les aiguilles et contrairement aux croyances populaires, l’alimentation n’est pas restreinte. Le diabète empêche cependant de devenir pompier ou policier, pour des raisons évidentes.
Certains facteurs peuvent affecter la glycémie. Par exemple, le stress, le sport et l’insuline font baisser le taux, alors que l’absorption de glucides le fait monter. Il est important de réguler le nombre d’unités d’insuline en conséquence de nos activités à venir dans les prochaines heures pour éviter une hypoglycémie.
Lorsque l’on est diagnostiqué diabétique, on prend généralement rendez-vous avec une nutritionniste et les suivis à l’hôpital se font à tous les 3 mois. On nous demande de faire une feuille de glycémies, où on indique les taux et les doses d’insuline injectées chaque jour. Si on constate des hypoglycémies ou des hyperglycémies fréquentes au même moment chaque jour, on ajuste les doses de base, qui sont choisies selon les glycémies obtenues.
L’insuline à action rapide, ou insuline rapide, fait effet sur 4 heures et est au sommet de son action (pic d’action) 2 heures après l’injection. L’insuline intermédiaire fait effet sur 12 heures et est à son pic d’action après 6 heures. Finalement, l’insuline lente fait effet 24 heures et n’a pas de pic d’action : elle reste stable, au même niveau durant toute la journée. Il est préférable d’éviter les chevauchements d’effets d’insuline, car ceux-ci peuvent causer des hypoglycémies. Il y a plusieurs façons de recevoir cette hormone : par injection manuelle, par pompe à insuline, etc. Il y a de nombreuses décennies, on la prenait du porc et du bœuf, on recueillait des pancréas de ces ni animaux pour la créer.
Les principaux sites d’injection sont les bras, le ventre et les cuisses. Pour la préparer, on désinfecte l’extrémité de la cartouche avec un tampon imbibé d’alcool méthylique (alcool désinfectant) avant de « visser » une aiguille. On retire ensuite le capuchon de l’aiguille et on injecte deux unités dans les airs. Ce procédé se nomme « fontaine » et il sert à éliminer toute bulle d’air dans l’aiguille qui serait douloureuse. On désinfecte ensuite le site d’injection, on compte jusqu’à dix, puis on insère l’aiguille dans la peau à 90 degrés. On injecte progressivement l’insuline et une fois tous les unités injectés (il est important de vérifier), on compte à nouveau jusqu’à dix avant de retirer l’aiguille.
Le 14 novembre, jour mondial du diabète, a été choisi en l’honneur de Frederick Banting qui, avec l’aide de Charles Best, a élaboré la théorie à l’origine de l’insuline, en 1922. Cette découverte a été très importante pour les diabétiques. Le 14 novembre a été choisi, car il s’agit de la date d’anniversaire de Banting.
Il est crucial pour un ou une diabétique d’être discipliné(e). On ne peut pas oublier de se donner de l’insuline, de prendre sa glycémie ou d’apporter partout avec soi son matériel lié au diabète. Il faut aussi de la volonté, car si nous sommes diabétique de type 2, il n’est pas facile de réduire la quantité de sucre que l’on ingère, ni de modifier notre alimentation. Enfin, voir les points positifs de cette maladie nous aide à mieux l’accepter, et à nous accepter nous-mêmes.
Voici ce qu’un diabétique doit toujours avoir sur lui :
- Un kit de glycémie, comprenant un glucomètre, des bandelettes et un auto-piqueur
- Un kit d’injection, contenant un stylo (d’injection) avec une cartouche d’insuline, des aiguilles et des tampons alcoolisés
- Un Glucagon, en cas d’hypoglycémie sévère
- Une dose de sucre rapide, que ce soit jus, sucre ou Dex 4
- Un pendentif MedicAlert, porté en bracelet ou en collier, avec toutes ses spécifications de santé
-
Une façon d’avertir un quelconque parent en cas d’urgence, d’hyperglycémie ou d’hypoglycémie
-
Un contenant pour y mettre les aiguilles souillées (Généralement, on les transporte dans un sac qu’on ne quitte pas, même lors d’une activité sportive ou professionnelle, même en cas d’événement de grande envergure. )
Quoi faire lorsqu’un diabétique perd connaissance ? Il y a une procédure à suivre: la voici.
- Premièrement, il faut prendre sa glycémie. Peut-être est-il inconscient à cause d’une grave chute, par exemple.
- Il faut le vérifier. Si on constate un taux anormalement bas, on injecte le Glucagon, qui est pour le diabétique un peu ce qu’est l’EpiPen pour l’allergique.
- Ensuite, on appelle au service d’urgence.
Bref, le diabète est une maladie commune, qui peut toucher tout le monde. Le principal problème lié à cette maladie est la grande consommation de glucides, et avec raison : il y en a dans tout ce que l’on mange! Quel que soit le mal dont la fatalité nous affuble, il y a toujours quelque chose à faire : l’accepter, pour mieux le vivre.
Par Amélia Gélineau, diabétique de type 1
À propos de l'auteur(e)